
"猝死",它听起来像是毫无预兆、突然发生的悲剧。但对于心力衰竭患者来说,猝死真的完全"突然"吗?
最近,一项发表在《JAMA Cardiology》权威期刊的最新研究,对6001名心衰患者进行了追踪分析,结果可能会让很多患者和家属重新认识这个致命威胁!

研究团队首先关注的是心力衰竭患者的死亡模式。在射血分数轻度降低(HFmrEF)或射血分数保留(HFpEF)的心衰患者中,猝死仍然是主要死因之一,占总死亡人数的21.2%。
这项研究是FINEARTS-HF随机临床试验的事后分析,患者平均年龄72岁,随访时间中位数为2.7年。研究团队追踪了三个关键指标的变化轨迹:医生评估的心功能分级(NYHA)、患者自评的健康状态(KCCQ-TSS)和生物标志物NT-proBNP水平。 这些数据帮助我们了解,猝死发生前是否真的没有任何征兆。
猝死前真的有"预警信号"吗?
研究结果:猝死并非完全"突然",在死亡前6个月内,猝死患者出现了轻微但可识别的临床恶化。医生评估的NYHA心功能分级从约2.3恶化到2.4,患者自评的健康状态(KCCQ-TSS)下降了约8分,NT-proBNP水平从约1800 pg/mL逐渐上升到2000 pg/mL。这意味着,很多猝死事件可能并非完全意外,而是在亚急性临床恶化的背景下发生的。相比之下,存活患者在随访期间这些指标都有所改善:NYHA分级从2.3改善到2.1,KCCQ-TSS从68分上升到77分,NT-proBNP从800 pg/mL下降到650 pg/mL。
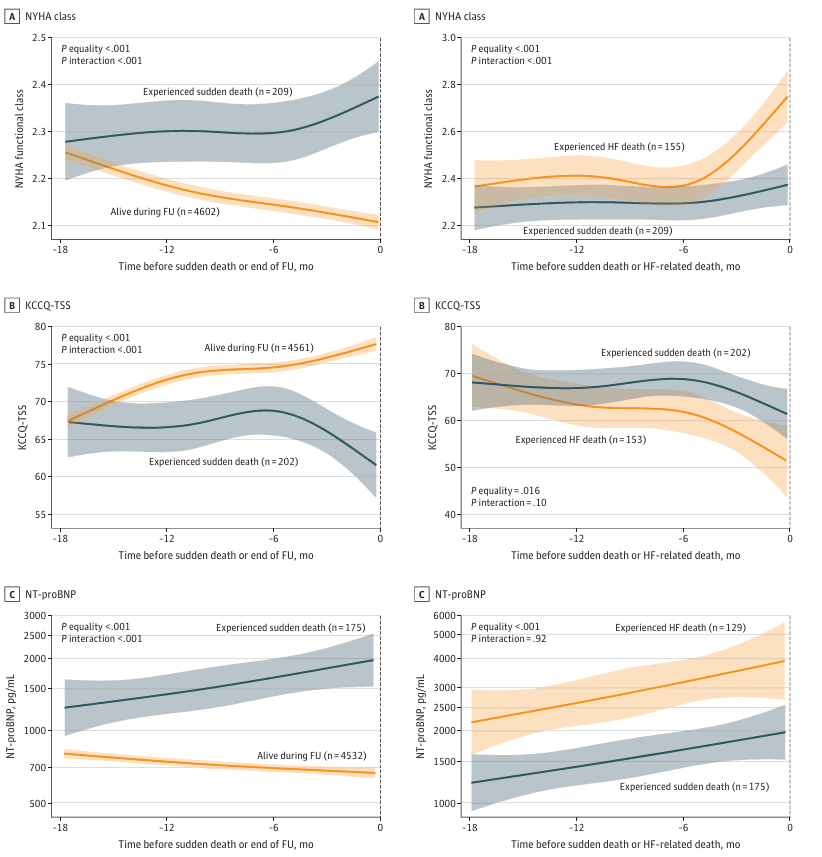
与其他死亡模式相比,猝死的预警信号特殊吗?
研究团队进一步比较了猝死与其他死亡模式(心衰相关死亡、非猝死性心血管死亡、非心血管死亡)前的临床轨迹。结果发现,心衰相关死亡前的恶化更加明显:NYHA分级从约2.4上升到2.8,KCCQ-TSS从约70分持续下降到50分,NT-proBNP从约2000 pg/mL持续上升到3000 pg/mL。非猝死性心血管死亡前的恶化模式与心衰相关死亡相似,都表现为三个领域的进行性恶化。这说明,虽然猝死前确实存在临床恶化,但这些变化并非猝死特有,其他死亡模式前也存在类似甚至更明显的恶化。
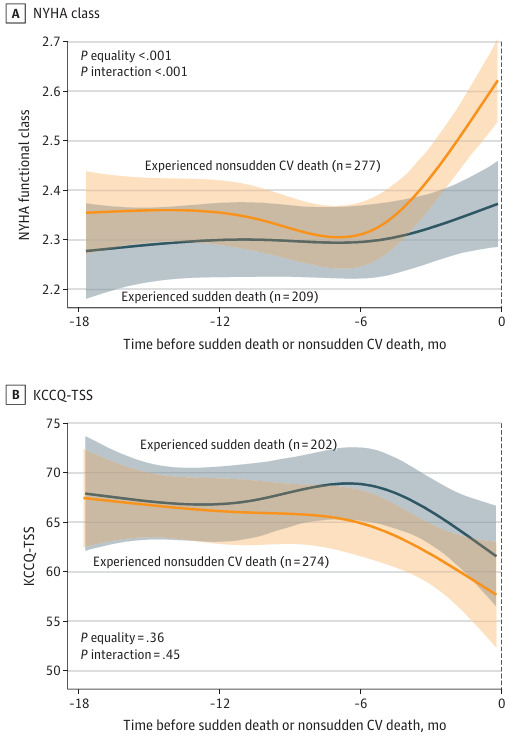
哪些人更容易发生猝死?
研究数据显示,猝死患者在基线时有一些特征:女性比例较低(38.1% vs 存活组46.4%),东欧地区患者比例较高(52.6%),左心室射血分数略低(50.7% vs 存活组52.6%)。 相比之下,心衰相关死亡患者年龄更大(75.9岁 vs 猝死组71.6岁),既往心衰住院率更高(78.5% vs 65.6%),NT-proBNP水平更高(2381 pg/mL vs 1505 pg/mL),糖尿病和房颤患病率也更高。这些基线特征有助于识别高风险人群,但研究强调,动态变化的临床指标比基线特征更能反映近期死亡风险。
为什么这些预警信号难以用于临床预防?
这项研究重要的发现是:虽然猝死前存在临床恶化,但这些变化缺乏特异性。心衰相关死亡、非猝死性心血管死亡前也存在类似甚至更明显的恶化模式。 这意味着,仅凭NYHA分级、KCCQ-TSS或NT-proBNP的变化,很难区分患者是即将发生猝死还是其他类型的死亡。研究团队指出,这些临床信号可能反映的是整体死亡风险的增加,而非猝死特有的风险。
给心衰患者和家属的实用建议
重视症状变化——心功能分级恶化、生活质量下降、NT-proBNP升高都可能是风险增加的信号,应及时就医评估。定期随访监测——心衰患者应定期进行NYHA分级评估、KCCQ问卷填写和NT-proBNP检测,动态观察变化趋势。不要忽视"轻微"恶化——即使变化幅度不大,持续的恶化趋势也值得警惕。综合风险管理——由于这些指标对猝死缺乏特异性,患者应全面管理心血管风险因素,包括控制血压、血糖、血脂,规律服药,避免过度劳累。了解预警症状——如出现胸痛、心悸、呼吸困难加重、晕厥前兆等症状,应立即就医。
最后提醒:保护心脏健康,从重视每一个"小信号"开始。下次复诊时,不妨和医生聊聊这些指标的变化趋势——它们可能是心脏在向你发出求救信号。
稳拿证券提示:文章来自网络,不代表本站观点。